NEUTROFILOS
Los
neutrófilos, también llamados polimorfonucleares, son células de la respuesta
inmune producidas en la médula ósea lugar donde también maduran, después,
entran a la sangre (En la sangre circulan en todo momento 0,7 x 109 PMNs por
kg) para continuar con su corta vida aproximadamente algunas horas o hasta tres
días en los diversos tejidos y cavidades (En condiciones normales los
neutrófilos se concentran en la médula ósea, sangre, bazo, hígado y pulmones)
en respuesta a estímulos quimiotacticos allí sobreviven por un período de 6 a
46 horas para luego desaparecer por apoptosis, aquellos neutrófilos que
permanecen en la circulación son fagocitados por los macrófagos esplénicos y
hepáticos. Mide de 9 a 12 μm, Se caracteriza por presentar un núcleo con una cromatina
segmentada (de 2 a 5 lóbulos). Componen aproximadamente el 70% de todos los
leucocitos. La médula ósea libera más de la cantidad usual de neutrófilos
durante una infección y son los primeros en llegar. Una de sus principales
funciones es que participan en lugares de inflamación, y la fagocitosis de
hongos y bacterias.
Ciclo de vía
del neutrófilo:
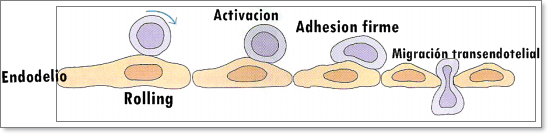
Marginación y adherencia
Es el procese de
acumulación de neutrófilos en el flujo de sanguíneo de los vasos, los
eritrocitos y leucocitos permanecen confinados en una columna axial central y
un mayor número de leucocitos se sitúa hacia la periferia, a lo largo de la
superficie endotelial a partir de selectina E estableciendo contacto con
integrinas.
Diapédesis
Es cuando los leucocitos se adhieren al endotelio de forma
transitoria. Tras adherirse al endotelio, los leucocitos dirigen sus
pseudópodos hacia las uniones entre las células endoteliales, se introducen a a
través de las paredes del endotelio y quedan situados entre la célula
endotelial y la membrana basal. Finalmente atraviesan la membrana basal y salen
al espacio extravascular.
Fagocitosis y muerte celular
Al llegar al sitio de lesión, estos reconocen moléculas
específicas, posteriormente las invagina y mueren. Sépase que los neutrófilos
contienen en su interior gránulos específicos (lisozima, colagenasa y elastasa)
y azurofilos (enzimas, defencinas y catelizinas). Varias sustancias producidas
en una reacción inflamatoria sirven como factores quimiotácticos que promueven
la acumulación de neutrófilos a los sitios de inflamación, algunos son factores
de quimiotacticos que se encuentran en componentes del complemento y varias
citosinas secretadas por macrófagos y células TH activados. El TLR2 les permite
detectar los peptidoglucanos de las bacterias grampositivas, y el TLR4 detecta
el lipopolisacárido presente en las paredes celulares de los gramnegativos. La
unión y la fagocitosis mejoran de modo impresionante si los microorganismos son
marcados (opsonizados) por la fijación de anticuerpo, componentes del
complemento, o ambos.
Su capacidad microbicida permite la destrucción de millones
de microorganismos en cuestión de segundos, por la acción confluente de
mecanismos citotóxicos dependientes e independientes de reactivos del oxígeno.
Mecanismos bactericida que dependen del oxigeno
Una vez formado el fagosoma, el metabolismo de la célula se
incrementa dando lugar al “estallido respiratorio”, que se caracteriza por un
rápido aumento del consumo de oxígeno y activación del fosfato de nicotinamida
adenina dinucleótido (NADPH), que es un donante de electrones, que inicia la
generación de los ROS, (reactive oxygen species). A continuación se forma el
peróxido de hidrogeno que junto con la mieloperoxidasa da lugar a la formación
de ácido hipocloroso.
Mecanismos bactericidas independientes de oxígeno
Agentes antimicrobianos, no dependientes del O2, ejercen su
acción en el fagolisosoma durante la fagocitosis. Entre los diferentes agentes
antimicrobianos, destacan la elastasa y metaloproteinasas que, además de su
actividad antibacteriana, tienen potencial para destruir tejidos
extracelulares.
Es origina a partir de la célula
progenitora UFC-GEMM es estimulada para diferenciarse hacia la célula UFC-GM
por los factores de crecimiento FEC-GM. Los factores FEG-GM,IL-3 y FCE-G
promueven de manera selectiva la proliferación, diferenciación y maduración de
los neutrófilos a partir de la UFC-GM y la unidad formadora de colonias. El
neutrófilo pasa por el siguiente proceso: mieloblasto, promielocito, mielocito,
metamielocito, granulocito en banda o no segmentado y granulocito segmentado o
neutrófilo polimorfonuclear (PMN). . En condiciones normales, se requieren de 5
a 7 días para que se transforme en neutrófilo maduro circulante No obstante, la
presencia de procesos infecciosos puede durar hasta a 48 horas.
Bibliografia
Thomas J. Kindt, Richard A. Goldsby, Inmunología de Kuby,
sexta edición. MCgRAW-Hill interamericana
Introducción a la inmunología humana, sexta edición,
fainboim. Geffner
Inmunología de rojas, décimo séptima edición, William Rojas
M, CIB editorial
Inmunología de JANEWAY, Kenneth Murphy, Paul Treavers, Mark
Walport, séptima edición, Mc Graw Hill
https://www.youtube.com/watch?v=lY79ko2sQWs


No hay comentarios:
Publicar un comentario